
1. 潰瘍性大腸炎の理解に必要な情報
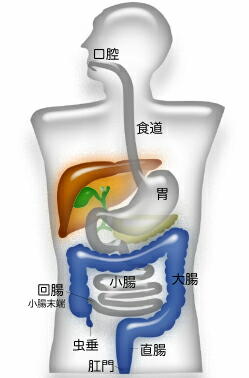
【消化管とは】
私たちはものを食べ、水分を補給することで、生命を維持するために必要なエネルギーやからだをつくるために必要
な原料を得ています。
このように食物を体内に取り込み、消化、吸収し、最終的には不要物を排泄するまでの役割をになう器官が
消化器です。
消化器は、胃や腸はもちろん、食物を取り込む口(口腔)や栄養素を
貯蔵・加工する肝臓なども消化器に含まれます。
消化器のうち、食物や水分の通り道となる部分が消化管です。
消化管は口腔に始まり、咽頭、食道、胃、小腸(十二指腸、空腸、回腸)
大腸、肛門までを指し、全長は約6mです。食物はこの消化管を通り、
消化・吸収され、やがて流動体の残りかす(不要物)が
大腸で糞便となり、排泄されます。
【消化管の働き】
1)口:食物が口内で咀嚼される間に、唾液と混ざり、
唾液アミラーゼにより、デンプンの消化が始まります。
2)食道、胃、十二指腸:食物は食道を通過し胃に到達すると、
一旦胃内に貯留し撹拌され、
胃液中の酵素や酸によってタンパク質の消化が始まります。
3)小腸:胃で撹拌された食物は十二指腸に流れ込み、
そこで膵液や胆汁と混ざり、さらに各種酵素の消化作用を受けつつ、
小腸内を移動していきます。この移動の間に各種栄養素が吸収されます。
4)大腸:大腸では水と電解質が吸収され、消化吸収されなかったものや
老廃物を肛門まで運搬します。
2. 潰瘍性大腸炎とは?
潰瘍性大腸炎は大腸の粘膜(最も内側の層)にびらんや潰瘍ができる大腸の
炎症性疾患です。特徴的な症状としては、下血を伴うまたは伴わない下痢と
よく起こる腹痛です。病変は直腸から連続的に、そして上行性(口側)に広がる
性質があり、最大で直腸から結腸全体に拡がります。
この病気は病変の拡がりや経過などにより下記のように分類されます。
1)病変の拡がりによる分類:全大腸炎、左側大腸炎、直腸炎
2)病期の分類:活動期、緩解期
3)重症度による分類:軽症、中等症、重症、激症
4)臨床経過による分類:再燃緩解型、慢性持続型、急性激症型、初回発作型
3. この病気の患者さんはどのくらいいるのですか?
わが国の潰瘍性大腸炎の患者数は、77,073人(平成14年度特定疾患医療受給者証交付件数より)と報告されており、
毎年おおよそ5,000人増加しています。米国の100万人と言われている患者数に比べると10分の1以下です。

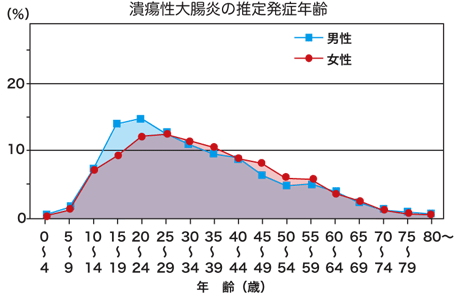
4. この病気はどのような人に多いのですか?
発症年齢のピークは男性で20〜24歳、女性では25〜29歳にみられますが、若年者から高齢者まで発症します。
男女比は1:1で性別に差はありません。
5. この病気の原因はわかっているのですか?
原因は明らかになっていません。これまでに腸内細菌の関与や本来は外敵から身を守る免疫機構が
正常に機能しない自己免疫反応の異常、あるいは食生活の変化の関与などが考えられていますが、
まだ原因は不明です。
6. この病気は遺伝するのですか?
潰瘍性大腸炎は家族内での発症も認められており、
何らかの遺伝的因子が関与していると考えられています。
欧米では患者さんの約20%に炎症性腸疾患(潰瘍性大腸炎あるいはクローン病)の
近親者がいると報告されています。
近年、世界中の研究者によりこの病気の原因を含めた特異的な遺伝子の探索が続けられていますが、
現時点では遺伝に関する明解な回答は得られていません。遺伝的要因と食生活などの
環境要因などが複雑に絡み合って発病するものと考えられています。
7. この病気ではどのような症状がおきますか?
便がだんだんゆるくなることが最初の症状のようです。そして、便は出血を伴い、
痙攣性の腹痛と頻回の排便をもよおします。下痢は徐々にあるいは全く突然に始まることもあります。
症状が重くなると、発熱、体重減少、貧血などの全身への症状が起こります。
また、腸管以外の合併症として皮膚病変、眼病変や関節の痛み、
子供では成長障害が起こることもあります。
8. この病気はどのようにして診断されるのですか?
潰瘍性大腸炎の診断は症状の経過と病歴などを聴取することから始まります。
最初に、血性下痢を引き起こす感染症と区別することが必要です。
下痢の原因となる細菌や他の感染症を検査し、鑑別診断が行われます。
その後、患者さんは一般的にX線や内視鏡による大腸検査を受けます。
この検査で炎症や潰瘍がどのような形態で、大腸のどの範囲まで及んでいるかを調べます。
さらに"生検"と呼ばれる大腸粘膜の一部を採取することで、病理診断を行います。
潰瘍性大腸炎は、このようにして類似した症状を呈する他の大腸疾患と鑑別され、
確定診断されます。
9. この病気にはどのような治療法がありますか?
原則的には薬による内科的治療が行われます。
しかし、重症の場合や薬物療法が効かない場合には手術が必要となります。
1)内科的治療
現在、潰瘍性大腸炎を完治に導く内科的治療はありませんが、
腸の炎症を抑える有効な薬物治療は存在します。治療の目的は大腸粘膜の異常な炎症を抑え、
症状をコントロールすることです。
潰瘍性大腸炎の内科的治療には主に以下のものがあります。
〈5-アミノサリチル酸(5-ASA)製剤〉
5-ASA製剤には従来からのサラゾスルファピリジン(サラゾピリン)と、
その副作用を軽減するために開発された改良新薬のメサラジン(ペンタサ)があります。
経口や直腸から投与され、持続する炎症を抑えます。
炎症を抑えることで、下痢、下血、腹痛などの症状は著しく減少します。
5-ASA製剤は軽症から中等症の潰瘍性大腸炎に有効で、再燃予防にも効果があります。
〈副腎皮質ステロイド剤〉
代表的な薬剤としてプレドニゾロン(プレドニン)があります。
経口や直腸からあるいは経静脈的に投与されます。この薬剤は中等症から重症の患者さんに用いられ、
強力に炎症を抑えますが、再燃を予防する効果は認められていません。
〈血球成分除去療法〉
薬物療法ではありませんが、血液中から異常に活性化した白血球を取り除く治療法で、
LCAP(白血球除去療法:セルソーバ)、GCAP(顆粒球除去療法:アダカラム)があります。
副腎皮質ステロイド剤で効果が得られない重症や難治性患者さんの活動期の治療に用いられます。
〈免疫抑制剤〉
これらの薬剤には、アザチオプリン(イムラン)や6-メルカプトプリン(ロイケリン)、
最近ではシクロスポリン(サンディミュン)があります。
基本的には、5-ASA製剤や副腎皮質ステロイドに無効か効果不十分な患者さんと
副腎皮質ステロイドが中止出来ない患者さん、いわゆる難治性潰瘍性大腸炎に使用されます。
2)外科的治療
潰瘍性大腸炎の多くは薬物治療でコントロールできますが、
下記のようなケースでは手術の対象となることがあります。
(1)大量出血がみられる場合
(2)中毒性巨大結腸症(大腸が腫れ上がり、毒素が全身に回ってしまう)
(3)穿孔(大腸が破れる)
(4)癌化またはその疑い
(5)内科的治療に反応しない重症例
(6)副作用のためステロイドなどの薬剤を使用できない場合
手術は大腸の全摘が基本となります。以前は人工肛門を設置する手術が行われていましたが、
現在では肛門を温存する手術が主流です。この手術は大腸を取り除いた後、
小腸で便を貯める袋を作って肛門につなぐ方法です。
この手術方法で患者さんのQOLは飛躍的に向上されています。
10. この病気はどういう経過をたどるのですか?
多くの患者さんは内科的治療によって炎症はおさまり、症状も消失します(緩解)が、
再び症状が発現(再燃)し、再燃と緩解を繰り返します。一般的に発症時の症状が重いほど、
炎症の範囲は広いほど手術率が高くなるようです。
また、発病してから10年以上経過した全大腸炎型の患者さんは、
一般の人より大腸がんを合併する危険性が高くなるようですので、
定期的な検査を受ける必要があります。
情報提供者
研究班名 消化器系疾患調査研究班(難治性炎症性腸管障害)
情報更新日 平成16年6月21日
|